மார்பக பெருக்குதல்: மார்பக ஹைப்போட்ரோபி சிகிச்சை
பொருளடக்கம்:
வரையறை, குறிக்கோள்கள் மற்றும் கோட்பாடுகள்
மார்பகத்தின் ஹைப்போபிளாசியா நோயாளியின் உருவவியல் தொடர்பாக வளர்ச்சியடையாத மார்பக அளவு மூலம் வரையறுக்கப்படுகிறது. இது பருவமடையும் போது சுரப்பியின் போதுமான வளர்ச்சியின் விளைவாக இருக்கலாம் அல்லது சுரப்பியின் அளவு (கர்ப்பம், எடை இழப்பு, ஹார்மோன் கோளாறுகள் போன்றவை) குறைவதன் மூலம் இரண்டாவது முறையாக நிகழலாம். அளவு இல்லாமை ptosis உடன் தொடர்புடையதாக இருக்கலாம் (சுரப்பி தொய்வு, தோல் நீட்சி மற்றும் அரியோலாக்கள் மிகக் குறைவாக உள்ள "தோங்கிய" மார்பு).
"இந்த ஊட்டச்சத்து குறைபாடு பெரும்பாலும் நோயாளியால் உடல் ரீதியாகவும் உளவியல் ரீதியாகவும் மோசமாக உணரப்படுகிறது, அவர் அதை தனது பெண்மையின் மீதான தாக்குதலாக உணர்கிறார், இது தன்னம்பிக்கை மாற்றத்திற்கும் சில சமயங்களில் ஆழ்ந்த உடல்நலக்குறைவுக்கும் வழிவகுக்கிறது, இது உண்மையான சிக்கலை அடையலாம். அதனால்தான் தலையீடு மார்பகத்தின் அளவை அதிகரிக்க முன்மொழிகிறது, இது மிகவும் சிறியதாகக் கருதப்படுகிறது, புரோஸ்டீஸ்கள் பொருத்துவதன் மூலம். »
தலையீடு 18 வயது முதல் எந்த வயதிலும் மேற்கொள்ளப்படலாம். ஒரு சிறிய நோயாளி பொதுவாக அறுவை சிகிச்சைக்கு தகுதியானவராக கருதப்படுவதில்லை. இருப்பினும், கடுமையான ஹைப்போபிளாசியா அல்லது குழாய் மார்பகங்கள் அல்லது மார்பக ஏஜெனிசிஸ் போன்ற மறுசீரமைப்பு பின்னணியில் இது சாத்தியமாகும். இந்த முற்றிலும் அழகியல் நோக்கத்தை சுகாதார காப்பீட்டில் ஈடுசெய்ய முடியாது. உண்மையான மார்பக வளர்ச்சியின் சில அரிதான நிகழ்வுகள் (மார்பக வளர்ச்சியின் முழுமையான இல்லாமை) சில சமயங்களில் முன் ஒப்புதலுக்குப் பிறகு சமூக பாதுகாப்பு ஈடுபாட்டை எதிர்பார்க்கலாம்.
தற்போது பயன்பாட்டில் உள்ள மார்பக உள்வைப்புகள் ஒரு ஷெல் மற்றும் ஃபில்லர் கொண்டவை. உறை எப்போதும் சிலிகான் எலாஸ்டோமரால் ஆனது. மறுபுறம், புரோஸ்டீஸ்கள் அவற்றின் உள்ளடக்கத்தில் வேறுபடுகின்றன, அதாவது ஷெல்லின் உள்ளே உள்ள நிரப்பியில். ஃபில்லர் தொழிற்சாலையில் (ஜெல் மற்றும்/அல்லது உடலியல் சீரம்) சேர்க்கப்பட்டிருந்தால், ஒரு உள்வைப்பு முன்பே நிரப்பப்பட்டதாகக் கருதப்படுகிறது. எனவே, வெவ்வேறு தொகுதிகளின் வரம்பு உற்பத்தியாளரால் அமைக்கப்படுகிறது. அறுவைசிகிச்சை நிபுணரால் உப்பு நிரப்பப்பட்ட உள்வைப்புகள் நிரப்பப்படுகின்றன.
புதிய தலைமுறை முன் நிரப்பப்பட்ட சிலிகான் உள்வைப்புகள்
பிரான்ஸ் மற்றும் உலகெங்கிலும் தற்போது பொருத்தப்பட்டுள்ள பெரும்பாலான செயற்கை உறுப்புகள் சிலிகான் ஜெல் மூலம் முன்கூட்டியே நிரப்பப்பட்டுள்ளன.
"40 ஆண்டுகளுக்கும் மேலாக பயன்பாட்டில் உள்ள இந்த உள்வைப்புகள் பாதிப்பில்லாதவை மற்றும் இந்த வகையான அறுவை சிகிச்சைக்கு மிகவும் ஏற்றதாக நிரூபிக்கப்பட்டுள்ளன, ஏனெனில் அவை சாதாரண மார்பகங்களுக்கு மிகவும் நெருக்கமாக உள்ளன. குறிப்பாக 1990 களின் பிற்பகுதியில், அவர்கள் குற்றம் சாட்டப்படக்கூடிய குறைபாடுகளை சரிசெய்ய குறிப்பிடத்தக்க மாற்றங்களைச் செய்தனர். இன்று, பிரான்சில் கிடைக்கும் அனைத்து உள்வைப்புகளும் துல்லியமான மற்றும் கண்டிப்பான தரநிலைகளை சந்திக்கின்றன: CE குறித்தல் (ஐரோப்பிய சமூகம்) + ANSM (மருந்துகள் மற்றும் சுகாதார தயாரிப்புகளின் பாதுகாப்புக்கான தேசிய நிறுவனம்) ஒப்புதல். »
அவை மென்மையான சிலிகான் ஜெல்லைக் கொண்டிருக்கின்றன, அவை நீர்ப்புகா, நீடித்த மற்றும் நெகிழ்வான சிலிகான் எலாஸ்டோமர் ஷெல்லால் சூழப்பட்டுள்ளன, அவை மென்மையாகவோ அல்லது கடினமானதாகவோ இருக்கலாம். புதிய உள்வைப்புகளில் குறிப்பிடத்தக்க மேம்பாடுகள், அதிக நம்பகத்தன்மையைக் கொடுக்கும், ஷெல் மற்றும் ஜெல் இரண்டிற்கும் பொருந்தும்:
• குண்டுகள், இப்போது மிகவும் வலுவான சுவர்களுடன், ஜெல் "இரத்தம்" வெளியேறுவதைத் தடுக்கின்றன (இது ஷெல்களின் முக்கிய ஆதாரமாக இருந்தது) மற்றும் அணிவதற்கு மிகவும் எதிர்ப்புத் திறன் கொண்டது;
• "ஸ்டிக்கி" சிலிகான் ஜெல்கள், அதன் நிலைத்தன்மை குறைவான திரவம், உறை உடைந்தால் பரவும் அபாயத்தை கணிசமாகக் குறைக்கிறது.
நம்பகத்தன்மையின் இந்த அதிகரிப்புடன், புதிய தலைமுறை சிலிகான் உள்வைப்புகள் தற்போது கிடைக்கக்கூடிய பல்வேறு வகையான வடிவங்களால் வகைப்படுத்தப்படுகின்றன, அவை ஒவ்வொரு தனிப்பட்ட வழக்கிற்கும் தனித்தனியாக வடிவமைக்க அனுமதிக்கின்றன. எனவே, கிளாசிக் சுற்று புரோஸ்டீஸுக்கு அடுத்ததாக, "உடற்கூறியல்" உள்வைப்புகள் தோன்றின, ஒரு துளி நீரின் வடிவத்தில் விவரக்குறிப்புகள், அதிகமாகவோ அல்லது குறைவாகவோ உயரமாக, அகலமாக அல்லது நீண்டுகொண்டிருந்தன. இந்த பெரிய பல்வேறு வடிவங்கள், பலவிதமான தொகுதிகளுடன் இணைந்து, கிட்டத்தட்ட "தனிப்பட்ட" செயற்கை உறுப்புகளை நோயாளியின் உருவவியல் மற்றும் தனிப்பட்ட எதிர்பார்ப்புகளுக்கு ஏற்றவாறு மாற்றியமைக்க அனுமதிக்கிறது.
மற்ற வகை உள்வைப்புகள்
புரோஸ்டீஸின் குண்டுகள் எப்போதும் சிலிகான் எலாஸ்டோமரால் செய்யப்படுகின்றன, நிரப்புதல் வேறுபட்டது. இன்றுவரை, சிலிகான் ஜெல்லுக்கு இரண்டு மாற்றுகள் மட்டுமே பிரான்சில் அனுமதிக்கப்படுகின்றன: உடலியல் சீரம்: இது உப்பு நீர் (மனித உடலில் 70% ஆகும்). இந்த செயற்கை உறுப்புகள் "முன் நிரப்பப்பட்டவை" (தொழிற்சாலையில்) அல்லது "ஊதப்பட்டவை" (அறுவை சிகிச்சையின் போது அறுவை சிகிச்சை நிபுணரால்) இருக்கலாம். அவற்றின் திரவம் (ஜெலட்டினஸ் அல்லாமல்) உள்ளடக்கம் காரணமாக, அவை இயற்கைக்கு மாறான நிலைத்தன்மையைக் கொண்டுள்ளன, மேலும் பல தொட்டுணரக்கூடிய, காணக்கூடிய "மடிப்புகளை" உருவாக்குகின்றன மற்றும் அடிக்கடி திடீர் மற்றும் சில சமயங்களில் ஆரம்ப பணவாட்டத்திற்கு பலியாகலாம். ஹைட்ரோஜெல்: இது 2005 இல் Afssaps ஆல் அங்கீகரிக்கப்பட்ட சமீபத்திய பொருளாகும். இது முதன்மையாக செல்லுலோஸ் வழித்தோன்றலுடன் தடிமனான தண்ணீரால் ஆன ஒரு நீர் ஜெல் ஆகும். சாதாரண உமிழ்நீரை விட இயற்கையான நிலைத்தன்மை கொண்ட இந்த ஜெல், சவ்வு முறிவு ஏற்பட்டாலும் உடலால் உறிஞ்சப்படுகிறது. இறுதியாக, சிலிகான் ஷெல் பாலியூரிதீன் பூசப்பட்ட புரோஸ்டீஸ்கள் உள்ளன, இது ஷெல் நிகழ்வுகளின் நிகழ்வுகளை குறைக்க உதவும்.
தலையீட்டிற்கு முன்
இந்த உடற்கூறியல் சூழல், அறுவை சிகிச்சை நிபுணரின் விருப்பத்தேர்வுகள் மற்றும் பழக்கவழக்கங்கள் மற்றும் நோயாளி வெளிப்படுத்தும் விருப்பங்களைப் பொறுத்து, ஒரு அறுவை சிகிச்சை மூலோபாயம் ஒப்புக் கொள்ளப்படும். இதனால், வடுக்களின் இடம், உள்வைப்புகளின் வகை மற்றும் அளவு, அத்துடன் தசை தொடர்பாக அவற்றின் நிலை ஆகியவை முன்னரே தீர்மானிக்கப்படும் (கீழே காண்க). அறுவை சிகிச்சைக்கு முந்தைய இரத்த பரிசோதனை பரிந்துரைக்கப்பட்டபடி மேற்கொள்ளப்படும். அறுவைசிகிச்சைக்கு 48 மணி நேரத்திற்கு முன்பே மயக்க மருந்து நிபுணர் ஆலோசனைக்கு வருவார். மார்பகத்தின் எக்ஸ்ரே பரிசோதனை (மேமோகிராபி, அல்ட்ராசவுண்ட்) பரிந்துரைக்கப்படுகிறது. அறுவைசிகிச்சைக்கு குறைந்தது ஒரு மாதத்திற்கு முன்பும் ஒரு மாதத்திற்குப் பிறகும் புகைபிடிப்பதை நிறுத்த பரிந்துரைக்கப்படுகிறது (புகையிலை குணமடைவதை தாமதப்படுத்தலாம்) அறுவை சிகிச்சைக்கு பத்து நாட்களுக்கு முன்பு ஆஸ்பிரின் கொண்ட மருந்துகளை உட்கொள்ள வேண்டாம். செயல்முறைக்கு முன் ஆறு மணி நேரம் உண்ணாவிரதம் இருக்கும்படி (எதையும் சாப்பிடவோ அல்லது குடிக்கவோ வேண்டாம்) கேட்கப்படுவீர்கள்.
மயக்க மருந்து வகை மற்றும் மருத்துவமனையில் சேர்க்கும் முறைகள்
மயக்க மருந்து வகை: பெரும்பாலும் இது ஒரு உன்னதமான பொது மயக்க மருந்து ஆகும், இதன் போது நீங்கள் முழுமையாக தூங்குகிறீர்கள். இருப்பினும், அரிதான சந்தர்ப்பங்களில், "விழிப்புடன் கூடிய" மயக்க மருந்து (உள்ளூர் மயக்க மருந்து நரம்பு வழியாக மேம்படுத்தப்படும்) பயன்படுத்தப்படலாம் (அறுவை சிகிச்சை நிபுணர் மற்றும் மயக்க மருந்து நிபுணருடன் உடன்படிக்கையில்). மருத்துவமனையில் சேர்க்கும் முறைகள்: தலையீடு பொதுவாக ஒரு நாள் மருத்துவமனையில் சேர்க்கப்பட வேண்டும். பின்னர் காலையில் (அல்லது சில சமயங்களில் முந்தைய நாள்) நுழைவு செய்யப்படுகிறது மற்றும் அடுத்த நாள் வெளியேற அனுமதிக்கப்படுகிறது. இருப்பினும், சில சந்தர்ப்பங்களில், தலையீடு "வெளிநோயாளர் அடிப்படையில்" செய்யப்படலாம், அதாவது, பல மணிநேர கண்காணிப்புக்குப் பிறகு அதே நாளில் புறப்படும்.
தலையீடு
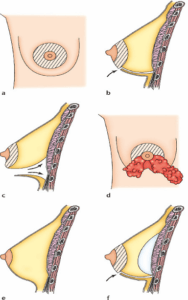
ஒவ்வொரு அறுவை சிகிச்சை நிபுணரும் தனது சொந்த நுட்பத்தைப் பயன்படுத்துகின்றனர் மற்றும் சிறந்த முடிவுகளை அடைவதற்காக ஒவ்வொரு தனிப்பட்ட வழக்கிலும் அதை மாற்றியமைக்கிறார்கள். இருப்பினும், பொதுவான அடிப்படைக் கொள்கைகளை நாம் வைத்திருக்க முடியும்: தோல் கீறல்கள்: பல சாத்தியமான "அணுகுமுறைகள்" உள்ளன:
• ஏரோலா சுற்றளவின் கீழ் பகுதியில் கீறல் அல்லது கீழே இருந்து முலைக்காம்பைச் சுற்றி கிடைமட்ட துளையுடன் (1 மற்றும் 2);
• அக்குளில், கையின் கீழ் ஒரு கீறலுடன், அக்குள் (3);
• சப்மாமரி பாதை, மார்பகத்தின் கீழ் அமைந்துள்ள பள்ளத்தில் ஒரு கீறல் (4). இந்த கீறல்களின் பாதை வெளிப்படையாக எதிர்கால வடுக்களின் இருப்பிடத்திற்கு ஒத்திருக்கிறது, எனவே இது சந்திப்புகளில் அல்லது இயற்கை மடிப்புகளில் மறைக்கப்படும்.
செயற்கை உறுப்புகளை வைப்பது
கீறல்கள் வழியாக, உள்வைப்புகள் உருவாக்கப்பட்ட பைகளில் செருகப்படலாம். இரண்டு நிலைகள் சாத்தியம்:
• முன் தசைகள், இதில் புரோஸ்டீஸ்கள் நேரடியாக சுரப்பிக்கு பின்னால், பெக்டோரல் தசைகளுக்கு முன்னால் அமைந்துள்ளன;
• ரெட்ரோமஸ்குலர், இதில் புரோஸ்டீஸ்கள் பெக்டோரல் தசைகளுக்குப் பின்னால் ஆழமாக அமைந்துள்ளன.
இந்த இரண்டு தளங்களுக்கிடையேயான தேர்வு, அவற்றின் நன்மைகள் மற்றும் தீமைகள், உங்கள் அறுவை சிகிச்சை நிபுணரிடம் விவாதிக்கப்பட வேண்டும். இணையான செயல்கள் (மார்பக ப்ரோலாப்ஸ், லோ அரோலாஸ்) விஷயத்தில் மார்பகத்தின் தோலை உயர்த்துவது ("மாஸ்டோபெக்ஸி") விரும்பத்தக்கதாக இருக்கும் என்று பார்த்தோம். இந்த தோல் பிரித்தெடுத்தல் பெரிய தழும்புகளை ஏற்படுத்தும் (அரியோலாவைச் சுற்றி ± செங்குத்தாக). வடிகால் மற்றும் ஒத்தடம் அறுவை சிகிச்சை நிபுணரின் பழக்கவழக்கங்களைப் பொறுத்து, ஒரு சிறிய வடிகால் வைக்கப்படலாம். இந்தச் சாதனம் செயற்கை உறுப்புகளைச் சுற்றிக் குவிந்து கிடக்கும் இரத்தத்தை வெளியேற்றும் வகையில் வடிவமைக்கப்பட்டுள்ளது. செயல்பாட்டின் முடிவில், ஒரு "மாடலிங்" கட்டு ஒரு மீள் கட்டுடன் பயன்படுத்தப்படுகிறது. அறுவைசிகிச்சை, அணுகுமுறை மற்றும் அதனுடன் கூடிய கூடுதல் நடைமுறைகளின் தேவை ஆகியவற்றைப் பொறுத்து, செயல்முறை ஒரு மணி நேரம் முதல் இரண்டரை மணி நேரம் வரை நீடிக்கும்.
தலையீட்டிற்குப் பிறகு: செயல்பாட்டுக் கண்காணிப்பு
அறுவைசிகிச்சைக்குப் பிந்தைய படிப்பு சில நேரங்களில் முதல் சில நாட்களில் வலியை ஏற்படுத்தும், குறிப்பாக பெரிய அளவிலான உள்வைப்புகள் மற்றும் குறிப்பாக தசைகளுக்கு பின்னால் வைக்கப்படும் போது. வலியின் தீவிரத்திற்கு ஏற்ப வலி நிவாரணி மருந்துகள் சில நாட்களுக்கு பரிந்துரைக்கப்படும். சிறந்த நிலையில், நோயாளி ஒரு வலுவான பதற்றத்தை உணருவார். எடிமா (வீக்கம்), எச்சிமோசிஸ் (சிராய்ப்பு), மற்றும் கைகளைத் தூக்குவதில் சிரமம் ஆகியவை ஆரம்ப கட்டங்களில் பொதுவானவை. முதல் கட்டு சில நாட்களுக்குப் பிறகு அகற்றப்படும். பின்னர் அது ஒரு இலகுவான கட்டு மூலம் மாற்றப்படுகிறது. பின்னர் சில வாரங்களுக்கு, இரவும் பகலும் ப்ரா அணிவதை பரிந்துரைக்கலாம். பெரும்பாலான சந்தர்ப்பங்களில், தையல்கள் உள் மற்றும் உறிஞ்சக்கூடியவை. இல்லையெனில், சில நாட்களுக்குப் பிறகு அவை நீக்கப்படும். ஐந்து முதல் பத்து நாட்களுக்கு நடவடிக்கைகளில் ஒரு இடைவெளியுடன் மீட்பு எதிர்பார்க்கப்பட வேண்டும். விளையாட்டு நடவடிக்கைகளை மீண்டும் தொடங்குவதற்கு ஒன்று முதல் இரண்டு மாதங்கள் வரை காத்திருப்பது நல்லது.
РЕЗУЛЬТАТ
இறுதி முடிவை மதிப்பிடுவதற்கு, இரண்டு முதல் மூன்று மாதங்கள் வரை கால அவகாசம் தேவை. மார்பக நெகிழ்வுத்தன்மையை மீட்டெடுக்கவும், செயற்கை உறுப்புகளை உறுதிப்படுத்தவும் எடுக்கும் நேரம் இதுவாகும்.
"இந்த அறுவை சிகிச்சை மார்பின் அளவையும் வடிவத்தையும் மேம்படுத்த அனுமதித்தது. வடுக்கள் பொதுவாக மிகவும் தெளிவற்றவை. மார்பக அளவு அதிகரிப்பு ஒட்டுமொத்த நிழற்படத்தை பாதிக்கிறது, ஆடைகளில் அதிக சுதந்திரத்தை வழங்குகிறது. இந்த உடல் மேம்பாடுகளுக்கு கூடுதலாக, முழு மற்றும் முழு பெண்மையின் மறுசீரமைப்பு பெரும்பாலும் உளவியல் மட்டத்தில் மிகவும் நன்மை பயக்கும். »
இந்த செயல்பாட்டின் குறிக்கோள் முன்னேற்றம், முழுமை அல்ல. உங்கள் விருப்பம் யதார்த்தமானதாக இருந்தால், முடிவு உங்களை மிகவும் மகிழ்விக்கும். முடிவின் நிலைத்தன்மை செயற்கை உறுப்புகளின் வயதைப் பொருட்படுத்தாமல் (கீழே காண்க) மற்றும் குறிப்பிடத்தக்க எடை மாறுபாடு ஏற்படுவதைத் தவிர, மார்பக அளவு நீண்ட காலத்திற்கு நிலையானதாக இருக்கும். இருப்பினும், மார்பகத்தின் வடிவம் மற்றும் "பிடிப்பு" ஆகியவற்றைப் பொறுத்தவரை, "விரிவாக்கப்பட்ட" மார்பகம், இயற்கையான மார்பகத்தைப் போலவே, ஈர்ப்பு மற்றும் முதுமையின் விளைவுகளுக்கு வெவ்வேறு விகிதங்களில் தோல் ஆதரவின் வயது மற்றும் தரத்தைப் பொறுத்து, அதே போல் மார்பகத்தின் அளவு. உள்வைப்புகள்.
விளைவின் தீமைகள்
சில நேரங்களில் சில குறைபாடுகள் ஏற்படலாம்:
• எஞ்சிய தொகுதி சமச்சீரற்ற தன்மை, வெவ்வேறு அளவுகளில் உள்வைப்புகள் இருந்தாலும் முழுமையடையாமல் சரி செய்யப்பட்டது; • போதுமான நெகிழ்வுத்தன்மை மற்றும் இயக்கம் (குறிப்பாக பெரிய உள்வைப்புகள்) கொண்ட அதிக விறைப்பு;
• ஓரளவு செயற்கைத் தோற்றம், குறிப்பாக மிக மெல்லிய நோயாளிகளில், புரோஸ்டெசிஸின் விளிம்புகளின் அதிகப்படியான பார்வை, குறிப்பாக மேல் பிரிவில்;
• உள்வைப்புகளின் தொடுதலுக்கான உணர்திறன் எப்போதும் சாத்தியமாகும், குறிப்பாக திசு மூடியின் சிறிய தடிமன் (தோல் + கொழுப்பு + இரும்பு) புரோஸ்டீசிஸை (குறிப்பாக பெரிய உள்வைப்புகள் மூலம்) உள்ளடக்கியது.
• மார்பக ptosis அதிகரிப்பு இருக்கலாம், குறிப்பாக பெரிய உள்வைப்புகளை பயன்படுத்தும் போது. அதிருப்தி ஏற்பட்டால், இந்த குறைபாடுகளில் சிலவற்றை சில மாதங்களுக்குப் பிறகு அறுவை சிகிச்சை மூலம் சரிசெய்யலாம்.
மற்ற கேள்விகள்
கர்ப்பம்/தாய்ப்பால்
மார்பக செயற்கை உறுப்புகளை நிறுவிய பிறகு, நோயாளி அல்லது குழந்தைக்கு எந்த ஆபத்தும் இல்லாமல் கர்ப்பம் சாத்தியமாகும், ஆனால் தலையீட்டிற்குப் பிறகு குறைந்தது ஆறு மாதங்கள் காத்திருக்க பரிந்துரைக்கப்படுகிறது. தாய்ப்பால் கொடுப்பதைப் பொறுத்தவரை, இது ஆபத்தானது அல்ல, பெரும்பாலான சந்தர்ப்பங்களில் இது சாத்தியமாகும்.
ஆட்டோ இம்யூன் நோய்கள்
இந்த தலைப்பில் பெரிய அளவில் மேற்கொள்ளப்பட்ட பல சர்வதேச அறிவியல் ஆவணங்கள், உள்வைப்புகள் (குறிப்பாக சிலிகான்) நோயாளிகளுக்கு இந்த வகை அரிய நோய்களின் ஆபத்து பொது பெண் மக்களை விட அதிகமாக இல்லை என்பதை ஒருமனதாக நிரூபித்துள்ளது.
பற்கள் மற்றும் புற்றுநோய்
- சமீப காலம் வரை, சிலிகான் உட்பட மார்பக செயற்கை உறுப்புகளை பொருத்துவது மார்பக புற்றுநோயை உருவாக்கும் அபாயத்தை அதிகரிக்காது என்று அறிவியல் நிலை பரிந்துரைத்தது. இது மிகவும் பொதுவான வகை மார்பகப் புற்றுநோய்களுக்கு (அடினோகார்சினோமாக்கள், மார்பக புரோஸ்டெசிஸ் நிகழ்வுகளில் அதிகரிப்பதில்லை.
இருப்பினும், உள்வைப்புக்குப் பிறகு புற்றுநோய் பரிசோதனையின் பின்னணியில், மருத்துவ பரிசோதனை மற்றும் படபடப்பு பலவீனமடையக்கூடும், குறிப்பாக பெரிப்ரோஸ்டெடிக் உறை அல்லது சிலிகோனோமா விஷயத்தில். இதேபோல், உள்வைப்புகள் இருப்பது ஸ்கிரீனிங் மேமோகிராம்களின் செயல்திறன் மற்றும் விளக்கத்தில் குறுக்கிடலாம், இது தொடர்ந்து செய்யப்பட வேண்டும். எனவே, உங்களுக்கு மார்பக மாற்று அறுவை சிகிச்சை இருப்பதை நீங்கள் எப்போதும் குறிப்பிட வேண்டும். எனவே, வழக்கைப் பொறுத்து, சில சிறப்பு கதிரியக்க நுட்பங்கள் (குறிப்பிட்ட கணிப்புகள், டிஜிட்டல் படங்கள், அல்ட்ராசவுண்ட், எம்ஆர்ஐ போன்றவை) பயன்படுத்தப்படலாம். கூடுதலாக, மார்பகப் புற்றுநோயைக் கண்டறிவதில் சந்தேகம் இருந்தால், ப்ரோஸ்டெசிஸ்கள் இருப்பது கண்டறியும் உறுதியைப் பெறுவதற்கு மிகவும் ஆக்கிரமிப்பு பரிசோதனை தேவைப்படலாம் என்பதை ஒருவர் அறிந்திருக்க வேண்டும்.
- மார்பக உள்வைப்புகளுடன் (ALCL-AIM) தொடர்புடைய அனாபிளாஸ்டிக் பெரிய செல் லிம்போமா (ALCL) என்பது ஒரு விதிவிலக்கான மருத்துவ வடிவமாகும், இது சமீபத்தில் தனிப்படுத்தப்பட்டது. நிரூபிக்கப்பட்ட மருத்துவ அறிகுறிகளின் (மீண்டும் வரும் பெரிப்ரோஸ்டெடிக் எஃப்யூஷன், மார்பக சிவத்தல், மார்பக விரிவாக்கம், தொட்டு உணரக்கூடிய நிறை) இருந்தால் மட்டுமே இந்த உட்பொருளை நாட வேண்டும். காயத்தின் தன்மையை தெளிவுபடுத்துவதற்கு துல்லியமான செனோலாஜிக்கல் மதிப்பீட்டை நடத்துவது அவசியம். ஏறக்குறைய 90% வழக்குகளில், இந்த நிலை மிகவும் நல்ல முன்கணிப்பைக் கொண்டுள்ளது மற்றும் பொதுவாக சரியான அறுவை சிகிச்சை மூலம் குணப்படுத்தப்படுகிறது, இது செயற்கை உறுப்பு மற்றும் பெரிப்ரோஸ்டெடிக் காப்ஸ்யூலை (மொத்த மற்றும் மொத்த காப்சுலெக்டோமி) அகற்றுதல். சுமார் 10% வழக்குகளில், நோயியல் மிகவும் தீவிரமானது மற்றும் லிம்போமா சிகிச்சையில் நிபுணத்துவம் பெற்ற குழுவில் கீமோதெரபி மற்றும்/அல்லது கதிர்வீச்சு சிகிச்சையுடன் சிகிச்சை தேவைப்படுகிறது.
உள்வைப்புகளின் சேவை வாழ்க்கை
சில நோயாளிகள் தங்கள் உள்வைப்புகளை பல தசாப்தங்களாக பெரிய மாற்றங்கள் இல்லாமல் வைத்திருப்பதை நாம் பார்க்க முடிந்தாலும், மார்பக செயற்கை உறுப்புகளை வைப்பது "வாழ்க்கைக்கு" உறுதியான ஒன்றாக கருதப்படக்கூடாது. எனவே, உள்வைப்புகள் கொண்ட நோயாளி ஒரு நேர்மறையான விளைவை பராமரிக்க ஒரு நாள் தங்கள் செயற்கை உறுப்புகளை மாற்ற வேண்டும் என்று எதிர்பார்க்கலாம். உள்வைப்புகள், அவை எதுவாக இருந்தாலும், காலவரையற்ற ஆயுட்காலத்தை துல்லியமாக மதிப்பிட முடியாது, ஏனெனில் அது மாறி விகிதத்தில் அணியும் நிகழ்வைப் பொறுத்தது. எனவே, உள்வைப்புகளின் சேவை வாழ்க்கைக்கு உத்தரவாதம் அளிக்க முடியாது. இருப்பினும், புதிய தலைமுறை உள்வைப்புகள் வலிமை மற்றும் நம்பகத்தன்மையின் அடிப்படையில் குறிப்பிடத்தக்க முன்னேற்றத்தை அடைந்துள்ளன என்பதை கவனத்தில் கொள்ள வேண்டும். பத்தாம் ஆண்டிலிருந்து, நிலைத்தன்மையின் மாற்றம் தோன்றும்போது, புரோஸ்டீஸ்களை மாற்றுவதற்கான கேள்வியை எழுப்புவது அவசியம்.
பார்த்து
உங்கள் அறுவை சிகிச்சை நிபுணரால் பரிந்துரைக்கப்பட்ட பரிசோதனைகளை பல வாரங்களுக்குப் பின்தொடர்வது மிகவும் முக்கியம், பின்னர் சில மாதங்களுக்குப் பிறகு. பின்னர், இந்த மேற்பார்வையுடன் தொடர்புடைய கூடுதல் பரிசோதனைகள் தேவைப்படாவிட்டாலும், உள்வைப்புகள் இருப்பது வழக்கமான மருத்துவ மேற்பார்வையிலிருந்து (மகளிர் மருத்துவ மேற்பார்வை மற்றும் மார்பக புற்றுநோய் பரிசோதனை) விலக்கு அளிக்காது. இருப்பினும், உங்களுக்கு மார்பக செயற்கை உறுப்புகள் இருப்பதை பல்வேறு மருத்துவர்களுக்கு தெரியப்படுத்துவது அவசியம். ஒவ்வொரு இரண்டு அல்லது மூன்று வருடங்களுக்கு ஒருமுறை பிளாஸ்டிக் அறுவை சிகிச்சை நிபுணருடன் கலந்தாலோசிக்க பரிந்துரைக்கப்படுகிறது, ஆனால் இதைப் பின்தொடர்வதைத் தவிர, ஒன்று அல்லது இரண்டு மார்பகங்களின் மாற்றம் கண்டறியப்பட்டவுடன் உடனடியாக வந்து ஆலோசிக்க வேண்டியது அவசியம். அல்லது கடுமையான காயத்திற்குப் பிறகு.
சாத்தியமான சிக்கல்கள்
முற்றிலும் அழகியல் காரணங்களுக்காக செய்யப்பட்டாலும், செயற்கை முறையில் மார்பகப் பெருக்குதல் என்பது ஒரு உண்மையான அறுவை சிகிச்சை முறையாகும், இது எந்த மருத்துவ முறையுடன் தொடர்புடைய ஆபத்துகளுடன் வரும், அவை எவ்வளவு குறைவாக இருந்தாலும் சரி. மயக்க மருந்துடன் தொடர்புடைய சிக்கல்கள் மற்றும் அறுவை சிகிச்சையுடன் தொடர்புடைய சிக்கல்களுக்கு இடையே ஒரு வேறுபாடு செய்யப்பட வேண்டும்: மயக்க மருந்து தொடர்பாக, கட்டாய அறுவை சிகிச்சைக்கு முந்தைய ஆலோசனையின் போது, மயக்க மருந்து நிபுணரே நோயாளிக்கு மயக்க மருந்து அபாயங்களைப் பற்றி தெரிவிக்கிறார். மயக்க மருந்து, அது எதுவாக இருந்தாலும், சில நேரங்களில் கணிக்க முடியாத மற்றும் அதிகமாகவோ அல்லது குறைவாகவோ எளிதில் கட்டுப்படுத்தக்கூடிய எதிர்வினைகளை உடலில் ஏற்படுத்துகிறது என்பதை நீங்கள் அறிந்து கொள்ள வேண்டும். இருப்பினும், ஒரு உண்மையான அறுவை சிகிச்சை சூழலில் பணிபுரியும் ஒரு திறமையான மயக்க மருந்து நிபுணர்-புத்துயிர் அளிப்பவரின் உதவியுடன், ஆபத்துகள் புள்ளிவிவர ரீதியாக மிகக் குறைந்தன. நுட்பங்கள், மயக்கமருந்துகள் மற்றும் கண்காணிப்பு முறைகள் கடந்த முப்பது ஆண்டுகளில் மிகப்பெரிய முன்னேற்றத்தை அடைந்துள்ளன என்பதை நினைவில் கொள்ள வேண்டும், இது உகந்த பாதுகாப்பை வழங்குகிறது, குறிப்பாக அவசர அறைக்கு வெளியேயும் ஆரோக்கியமான நபருக்கும் தலையீடு செய்யப்படும்போது; அறுவைசிகிச்சை சைகையைப் பொறுத்தவரை, இந்த வகை தலையீட்டில் பயிற்சி பெற்ற ஒரு தகுதிவாய்ந்த மற்றும் திறமையான பிளாஸ்டிக் அறுவை சிகிச்சை நிபுணரைத் தேர்ந்தெடுப்பதன் மூலம், நீங்கள் இந்த அபாயங்களை முடிந்தவரை கட்டுப்படுத்தலாம், ஆனால் அவற்றை முற்றிலுமாக அகற்ற வேண்டாம். நடைமுறையில், விதிகளுக்குள் மேற்கொள்ளப்படும் மார்பக பெருக்குதல் நடவடிக்கைகளில் பெரும்பாலானவை சிக்கல்கள் இல்லாமல் செல்கின்றன, அறுவை சிகிச்சைக்குப் பின் பாடநெறி எளிதானது, நோயாளிகள் தங்கள் முடிவுகளில் முழுமையாக திருப்தி அடைகிறார்கள். இருப்பினும், சில நேரங்களில் தலையீட்டின் போது சிக்கல்கள் ஏற்படலாம், அவற்றில் சில மார்பக அறுவை சிகிச்சையுடன் தொடர்புடையவை, மற்றவை குறிப்பாக உள்வைப்புகளுடன் தொடர்புடையவை:
மார்பக அறுவை சிகிச்சையில் உள்ளார்ந்த சிக்கல்கள்
• எஃப்யூஷன்ஸ், இன்ஃபெக்ஷன்-ஹீமாடோமா: புரோஸ்டீசிஸைச் சுற்றி இரத்தம் குவிவது, முதல் மணிநேரங்களில் ஏற்படக்கூடிய ஆரம்ப சிக்கலாகும். இது முக்கியமானது என்றால், இரத்தத்தை வெளியேற்றுவதற்கும், அதன் தோற்றத்தின் இடத்தில் இரத்தப்போக்கு நிறுத்துவதற்கும் அறுவை சிகிச்சை அறைக்குத் திரும்புவது விரும்பத்தக்கது;
- சீரியஸ் எஃப்யூஷன்: புரோஸ்டீசிஸைச் சுற்றி நிணநீர் திரவம் குவிவது மிகவும் பொதுவான நிகழ்வாகும், இது பெரும்பாலும் குறிப்பிடத்தக்க எடிமாவுடன் இருக்கும். இது வெறுமனே மார்பக அளவு தற்காலிகமாக அதிகரிக்கும். தன்னிச்சையாகவும் படிப்படியாகவும் மறைந்துவிடும்;
- தொற்று: இந்த வகை அறுவை சிகிச்சைக்குப் பிறகு அரிதாக. ஆண்டிபயாடிக் சிகிச்சையால் மட்டுமே இதைத் தீர்க்க முடியாது, பின்னர் பல மாதங்களுக்கு உள்வைப்பை அகற்றவும், அகற்றவும் அறுவை சிகிச்சை தேவைப்படுகிறது (ஆபத்தில்லாமல் ஒரு புதிய புரோஸ்டீசிஸை நிறுவ வேண்டிய நேரம்). நோய்த்தொற்றின் மற்ற மூன்று குறிப்பிட்ட வடிவங்களையும் குறிப்பிடலாம்:
- தாமதமான "அமைதியான" தொற்று: இது சில அறிகுறிகளைக் கொண்ட ஒரு தொற்று மற்றும் பரிசோதனையில் வெளிப்படையான வெளிப்பாடு இல்லை, இது சில நேரங்களில் பொருத்தப்பட்ட பல ஆண்டுகளுக்குப் பிறகு ஏற்படலாம்;
- நுண்ணுயிரிகள்: தையல் தளத்தில் அடிக்கடி உருவாகின்றன மற்றும் குற்றஞ்சாட்டப்பட்ட நூல் மற்றும் உள்ளூர் சிகிச்சையை அகற்றிய பிறகு விரைவாக தீர்க்கப்படுகின்றன;
- ஸ்டேஃபிளோகோகல் நச்சு அதிர்ச்சி: இந்த கடுமையான பொதுவான தொற்று நோய்க்குறியின் மிகவும் அரிதான வழக்குகள் பதிவாகியுள்ளன.
• கட்னியஸ் நெக்ரோசிஸ் என்பது உள்ளூர்மயமாக்கப்பட்ட போதிய இரத்த விநியோகத்தின் காரணமாக போதுமான திசு ஆக்ஸிஜனேற்றத்தின் விளைவாக ஏற்படுகிறது, இது நோயாளியின் அதிகப்படியான உழைப்பு, ஹீமாடோமா, தொற்று அல்லது அதிக புகைபிடித்தல் ஆகியவற்றால் பங்களிக்கப்படலாம். இது மிகவும் அரிதான ஆனால் ஆபத்தான சிக்கலாகும், ஏனெனில் தீவிர நிகழ்வுகளில் இது புரோஸ்டீசிஸின் உள்ளூர் வெளிப்பாட்டிற்கு வழிவகுக்கும், குறிப்பாக தையல்களின் வேறுபாடு காரணமாக. மறுசீரமைப்பு அறுவை சிகிச்சை அடிக்கடி தேவைப்படுகிறது, சில நேரங்களில் உள்வைப்பை தற்காலிகமாக அகற்ற வேண்டும்.
• குணப்படுத்தும் முரண்பாடுகள் குணப்படுத்தும் செயல்முறையானது சீரற்ற நிகழ்வுகளை உள்ளடக்கியது, சில சமயங்களில் நீண்ட காலத்திற்கு வடுக்கள் எதிர்பார்த்தபடி கண்ணுக்குத் தெரியாததாக இருக்கும், இது பல்வேறு அம்சங்களைப் பெறலாம்: விரிந்த, உள்ளிழுக்கும், சாலிடர், ஹைப்பர்- அல்லது ஹைப்போபிக்மென்ட், ஹைபர்டிராஃபிக் (வீக்கம்) அல்லது பிரத்தியேகமாக கெலாய்டு.
• உணர்திறனை மாற்றுதல். அவை முதல் மாதங்களில் அடிக்கடி நிகழ்கின்றன, ஆனால் பெரும்பாலும் பின்வாங்குகின்றன. இருப்பினும், அரிதான சந்தர்ப்பங்களில், சில அளவு டிசெஸ்தீசியா (தொடுவதற்கு குறைப்பு அல்லது அதிகரித்த உணர்திறன்) நீடிக்கலாம், குறிப்பாக அரோலா மற்றும் முலைக்காம்பு பகுதியில். • கேலக்டோரியா/பால் கசிவு அறுவைசிகிச்சைக்குப் பின் ஏற்படும் ஹார்மோன் தூண்டுதலின் மிகவும் அரிதான நிகழ்வுகள், செயற்கைக் கட்டியைச் சுற்றி அவ்வப்போது திரவத்துடன் பால் ஓட்டம் ("கேலக்டோரியா") ஏற்படுகிறது.
• நியூமோதோராக்ஸ் அரிதானது, சிறப்பு சிகிச்சை தேவைப்படுகிறது.
உள்வைப்புகளுடன் தொடர்புடைய அபாயங்கள்
• "மடிப்புகள்" அல்லது "அலைகள்" தோற்றம்உள்வைப்புகள் நெகிழ்வானவை என்பதால், அவற்றின் ஷெல் சுருக்கமடையக்கூடும், மேலும் இந்த மடிப்புகள் தோலின் கீழ் சில நிலைகளில் உணரப்படலாம் அல்லது தெரியும், இது அலைகளின் தோற்றத்தை அளிக்கிறது. இந்த நிகழ்வு மெலிந்த நோயாளிகளுக்கு மிகவும் பொதுவானது மற்றும் லிபோமாடலிங் மூலம் சிகிச்சையளிக்கப்படலாம், இது உள்வைப்பை "மாஸ்க்" செய்ய மார்பகத்தின் தோலின் கீழ் கொழுப்பின் மெல்லிய அடுக்கைப் பயன்படுத்துவதை உள்ளடக்கியது.
•"குண்டுகள்
ஒரு வெளிநாட்டு உடலின் இருப்புக்கு மனித உடலின் உடலியல், இயல்பான மற்றும் நிரந்தர எதிர்வினை, உள்வைப்பைச் சுற்றியுள்ள காற்று புகாத சவ்வை உருவாக்குவதன் மூலம் சுற்றியுள்ள திசுக்களில் இருந்து தனிமைப்படுத்துவதாகும், மேலும் இது "பெரிப்ரோஸ்டெடிக் காப்ஸ்யூல்" என்று அழைக்கப்படுகிறது. பொதுவாக, இந்த ஷெல் மெல்லியது, நெகிழ்வானது மற்றும் தெளிவற்றது, ஆனால் எதிர்வினை தீவிரமடைகிறது மற்றும் காப்ஸ்யூல் தடிமனாகிறது, நார்ச்சத்து மற்றும் பின்வாங்குகிறது, உள்வைப்பை அழுத்துகிறது, பின்னர் "ஷெல்" என்று அழைக்கப்படுகிறது. நிகழ்வின் தீவிரத்தைப் பொறுத்து, இது வழிவகுக்கும்: மார்பகத்தின் ஒரு எளிய கடினப்படுத்துதல், சில நேரங்களில் எரிச்சலூட்டும் சுருக்கம், புரோஸ்டீசிஸின் குளோபுலைசேஷன் மூலம் ஒரு புலப்படும் குறைபாடு கூட, இது கடினமான, வலி, அதிகமாகவோ அல்லது குறைவாகவோ தீவிர நிலைக்கு வழிவகுக்கிறது. விசித்திரமான பகுதி. இந்த உள்ளிழுக்கும் ஃபைப்ரோஸிஸ் சில நேரங்களில் ஹீமாடோமா அல்லது தொற்றுக்கு இரண்டாம் நிலை, ஆனால் பெரும்பாலான சந்தர்ப்பங்களில் சீரற்ற கரிம எதிர்வினைகளின் விளைவாக அதன் நிகழ்வு கணிக்க முடியாததாகவே உள்ளது.
சமீபத்திய ஆண்டுகளில், அறுவைசிகிச்சை நுட்பத்தின் அடிப்படையில் பெரும் முன்னேற்றம் ஏற்பட்டுள்ளது, ஆனால் எல்லாவற்றிற்கும் மேலாக உள்வைப்புகளின் வடிவமைப்பு மற்றும் கட்டுமானத்தில், உள்தள்ளலின் வீதத்திலும் தீவிரத்திலும் மிகவும் குறிப்பிடத்தக்க குறைப்பு ஏற்படுகிறது. தேவைப்பட்டால், காப்ஸ்யூலை ("காப்சுலோடமி") வெட்டுவதன் மூலம் மீண்டும் அறுவை சிகிச்சை மூலம் அத்தகைய சுருக்கத்தை சரிசெய்ய முடியும்.
• முறிவு உள்வைப்புகள் நிரந்தரமாக கருத முடியாது என்று பார்த்தோம். எனவே, காலப்போக்கில், ஷெல் இறுக்கம் இழப்பு இருக்கலாம். இது எளிய போரோசிட்டி, பின்ஹோல்கள், மைக்ரோகிராக்குகள் அல்லது உண்மையான துளைகளாகவும் இருக்கலாம். மிகவும் அரிதான சந்தர்ப்பங்களில், இது கடுமையான அதிர்ச்சி அல்லது தற்செயலான பஞ்சரின் விளைவாக இருக்கலாம், மேலும் பெரும்பாலும், முதுமை காரணமாக சுவரின் முற்போக்கான உடைகளின் விளைவாக இருக்கலாம். எல்லா சந்தர்ப்பங்களிலும், இந்த உள்ளடக்கத்தின் தன்மையைப் பொறுத்து வெவ்வேறு விளைவுகளுடன், புரோஸ்டெசிஸ் நிரப்புதல் தயாரிப்பின் சாத்தியமான விளைவுக்கு இது வழிவகுக்கிறது:
- உப்பு அல்லது உறிஞ்சக்கூடிய ஹைட்ரஜலுடன், பகுதி அல்லது முழுமையான பணவாட்டம், விரைவான அல்லது விரைவான பணவாட்டம் காணப்படுகிறது;
- சிலிகான் ஜெல் (உறிஞ்ச முடியாதது) உடன், இது மென்படலத்தின் உள்ளேயே உள்ளது, இது செயற்கைத் தசையை தனிமைப்படுத்துகிறது. இது பின்னர் மேலோட்டத்தின் தோற்றத்திற்கு பங்களிக்கும், ஆனால் அது விளைவுகள் இல்லாமல் இருக்கும் மற்றும் முற்றிலும் கவனிக்கப்படாமல் போகலாம். இருப்பினும், சில சந்தர்ப்பங்களில், அவை மிகவும் அரிதாகிவிட்டன (குறிப்பாக, நவீன ஜெல்களின் சிறந்த "ஒட்டுதல்" காரணமாக), சுற்றியுள்ள திசுக்களில் ஜெல் படிப்படியாக ஊடுருவுவதைக் காணலாம். புரோஸ்டீசிஸின் சிதைவு பெரும்பாலும் உள்வைப்புகளை மாற்றுவதற்கு தலையீடு தேவைப்படுகிறது.
• முறையற்ற நிலை, தவறான நிலை அல்லது உள்வைப்புகளின் இரண்டாம் நிலை தவறான நிலை, பின்னர் மார்பகத்தின் வடிவத்தை பாதிக்கிறது, சில நேரங்களில் அறுவை சிகிச்சை திருத்தத்தை நியாயப்படுத்தலாம்.
• சுழற்சி "உடற்கூறியல்" செயற்கைக் கருவியின் சுழற்சி நடைமுறையில் ஒப்பீட்டளவில் அரிதாக இருந்தாலும், அது கோட்பாட்டளவில் சாத்தியம் மற்றும் அழகியல் முடிவை பாதிக்கலாம்.
• மார்புச் சுவரின் சிதைவு. அரிதான சந்தர்ப்பங்களில், நீண்ட காலத்திற்கு இடப்பட்ட நார்ச்சத்து-மூடப்பட்ட புரோஸ்டீஸ்கள் திசுக்களில் "அச்சிடலாம்", மார்புச் சுவரின் சிதைவை நீக்கும் போது அதை சரிசெய்ய கடினமாக இருக்கும்.
• லேட் பெரிப்ரோஸ்டெடிக் செரோமா. மிகவும் அரிதான சந்தர்ப்பங்களில், புரோஸ்டெசிஸைச் சுற்றி ஒரு தாமதமான வெளியேற்றம் உருவாகலாம். அத்தகைய தாமதமான வெளியேற்றம், குறிப்பாக பாலூட்டி சுரப்பியின் பிற மருத்துவ முரண்பாடுகளுடன் தொடர்புடையதாக இருந்தால், ஒரு செனாலஜிஸ்ட் கதிரியக்கவியலாளரின் செனோலாஜிக்கல் மதிப்பீடு தேவைப்படுகிறது. அடிப்படை மதிப்பீட்டில் எஃப்யூஷன் பஞ்சருடன் அல்ட்ராசவுண்ட் இருக்கும். இந்த வழியில் கொண்டு வரப்படும் திரவம் லிம்போமா செல்கள் தேடலுடன் ஆராய்ச்சிக்கு உட்பட்டது. ஃபைப்ரஸ் பெரிப்ரோஸ்டெசிஸின் (காப்சுலெக்டோமி) முதல் பரிசோதனையின் முடிவுகளைப் பொறுத்து டிஜிட்டல் மேமோகிராபி மற்றும்/அல்லது எம்ஆர்ஐ அவசியமாக இருக்கலாம், இது மிகவும் அரிதான மார்பக உள்வைப்பு-தொடர்புடைய அனாபிளாஸ்டிக் பெரிய செல் லிம்போமாவை (ALCL-AIM) கண்டறிய அனுமதிக்கிறது.
ஒரு பதில் விடவும்